腹痛
腹痛とは

お腹が痛い、といって医療機関を受診される方は非常に多いのではないでしょうか。
しかし、一口にお腹が痛いと言っても、非常に多くのパターンがあります。
腹痛で入院となっても40%はその原因がはっきりしないといわれています。
どんなきっかけで痛み始めたのか、お腹のどの部分が痛むのか等々。
それによって、それがどんな病気によって引き起こされているのか、また、どのくらいリスクのあるものなのか、ありふれた症状ではありますが、実は診断するのは難しい症状です。
当院では問診の上、腹部エコー検査・内視鏡検査・腹部CT検査や血液検査等を行い、診断を行っています。
腹痛で注意すべき症状
以下のような症状出現時には早急に医療機関を受診してください。
- ピンポイント、またはおなか全体が痛く触れたり歩くとひびいて痛む
- 突然始まった激痛
- 血圧低下や脈拍数の増加などのショックの所見を伴う腹痛
また、吐血や下血・黒色便を伴う場合や高熱、黄疸(眼や体が黄色っぽい状態)、腹部膨満を認める場合なども早めに受診してください。
腹痛で受診する場合
以下の情報を問診します。
- 痛くなった時期
いつから痛くなりましたか?今までも経験したことのある痛みですか?など痛みの発症時期を教えてください。 - 場所
痛みの場所はどこですか?痛む場所から原因を推定します。(下記参照) - 痛みの性状
どのような痛みなのか(キリキリや刺されるよう・掴まれるようななど)、痛みは周期的にくるのか、ずっと痛いのか、食事との関係の有無、排便・排ガスで楽になるかどうかなどを教えてください。 - 痛み以外の症状の有無
吐血や下血・黒色便・発熱・下痢・黄疸などの症状があれば教えてください。 - 内服薬や飲酒・手術歴など
- 妊娠の有無
女性の場合は妊娠の有無や最終月経日などを教えてください。
腹痛の診察時には当院では診察室のベッドの横に超音波診断装置を置き,腹部の触診に引き続いて、point-of-care ultrasound(POCUS)を施行しています。
痛む場所から考えられる病気
心窩部痛(みぞおちあたりの痛み)
よく“胃が痛い”と受診されます。
この場所が痛いときには胃だけでなく、食道・十二指腸・膵臓・胆のうや横行結腸の病気のこともあります。
また虫垂炎や子宮付属器炎の初期に心窩部痛を自覚することがあります。
心筋梗塞などの心臓が心窩部痛の訴えになることもあります。
主な疾患
右上腹部痛
胆のうや右腎・大腸・肝臓などが原因となります。
主な疾患
左上腹部痛
胃や膵臓、左腎、大腸などが原因となります。
主な疾患
- 膵炎・膵癌などの膵疾患
- 胃炎
- 胃潰瘍
- 尿管結石
- 大腸炎
など
へそ周囲の痛み
胃、十二指腸、小腸、大腸、胆管、膵臓、子宮、卵巣、大動脈といった臓器の痛みが原因となります。
対象となる臓器が多く、痛みの性状などの問診が重要になってきます。
主な疾患
- 急性胃炎
- 胃潰瘍
- 十二指腸潰瘍などの胃・十二指腸疾患
- 腸閉塞や腸炎
- 大腸炎
- 急性膵炎などの膵疾患
- 総胆管結石などの胆道疾患
- 腹部大動脈瘤や上腸間膜動脈血栓症などの血管病変
など
下腹部痛
大腸、小腸、子宮、卵巣、尿管、膀胱などが原因となります。
主な疾患
- 急性腸炎や過敏性腸症候群
- 大腸がん
- 便秘などの腸疾患
- 子宮外妊娠
- 卵管炎
- 卵巣腫瘍茎捻転などの婦人科疾患
- 尿管結石や膀胱炎などの泌尿器科疾患
など
右下腹部痛
大腸、小腸、腎臓、尿管などが原因となります。
主な疾患
左下腹部痛
大腸、小腸、腎臓、尿管などが原因となります。
主な疾患
- 虚血性腸炎
- 憩室炎
- 過敏性腸症候群
- 腸炎などの腸疾患
- 卵管炎
- 卵巣出血などの婦人科疾患
- 尿管結石など
など
腹痛を引き起こすものとして、
以下のような病気があります。
逆流性食道炎(GERD)
消化性潰瘍(胃潰瘍・十二指腸潰瘍)
急性胃炎
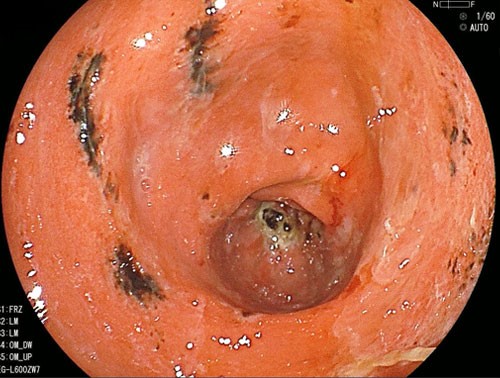
急性胃炎とは
胃の粘膜が急激に炎症を起こし赤く腫れたり、ただれるなどの状態をいいます。
浮腫や出血、びらんがみられたり、潰瘍を起こしている場合もあります。
胃液には胃酸と消化酵素であるペプシン(攻撃因因子とも呼ばれます)が含まれています。
通常はその攻撃因子と胃を保護する粘液などの防御因子のバランスが取れているのですが、様々な理由でそのバランスが崩れ、粘膜に障害が発生し、炎症が起きると考えられています。
急性胃炎の原因
急性胃炎の原因としては次のようなものが考えられています。
- 精神的、身体的なストレス
- 非常に辛いものやカフェインなど刺激の強い食物の暴飲暴食
- 冷たいもの、熱いものの大量摂取
- 大量の飲酒
- 大量の喫煙
- 抗生物質や非ステロイド系抗炎症剤等の薬の副作用
- 睡眠不足や不規則な生活リズム
ストレスが原因となる理由としては、次のようなことが考えられています。
ストレス刺激が脳に伝わることで、交感神経が優位になり、胃粘膜の血流が減少することで胃壁の修復力が弱まり、胃粘膜の分泌量も少なくなります。
一方、バランスを取ろうとした副交感神経が、交感神経が弱まった時に、胃酸の分泌を強く促す信号を出します。
これが繰り返されることで、防御因子と攻撃因子とのバランスが崩れ、炎症が引き起こされます。
この場合のストレスとは精神的なものに留まらず、ケガややけど、手術といった身体的なストレスも原因となります。
さらに感染症などもストレスの要因となる場合があります。
急性胃炎の症状
急性胃炎の症状としては、心窩部にキリキリとした痛みを感じ、胃の張りやむかつき、吐き気や嘔吐、下痢などの症状が生じる場合があります。
粘膜の障害が重度になると、粘膜からの出血が起き、その量が多くなると吐血したり下血があったりすることもあります。
軽いものですと、2~3日で不快感が収まるものもありますが、長く不快感が続くようですと、慢性化して胃潰瘍等になってしまったり、あるいは他の病気であったりする可能性もありますので、なかなか症状が収まらない場合は早めのご受診をお勧めします。
急性胃炎の診断
急性胃炎が疑われるときは、他の腹痛を引き起こす病気(虫垂炎、胃潰瘍、急性膵炎、胆石症等)と鑑別する必要があるため、問診にて発症したときの状況や、痛みの強さ、部位、経過などをお伺いします。
また血液検査や超音波検査の実施や上部消化管内視鏡検査(胃カメラ)により、炎症の程度などを確認する場合もあります。
急性胃炎の治療
急性胃炎はまず原因を取り除くことが大切になります。
しばらくは刺激物やアルコールを避け、胃の安静を図るため、水分だけをしっかりとっていただくようにします。
食事をとる場合は消化の良いものをゆっくりよく噛んで食べるようにしましょう。
心理的なストレスを軽減することは、難しいことですが、規則正しい生活をし、睡眠を十分にとって、リラックスすることが大切です。
治療としては胃粘膜を保護する薬や胃酸の分泌を抑える薬を使用いたします。
胃腸炎
胃腸炎とは
胃・小腸・大腸の粘膜に炎症が生じる病気の総称です。感染性、非感染性に分けることができます。
胃腸炎のほとんどは感染性で、非感染性のものは薬剤や毒性の化学物質(一部のキノコやフグなどの魚が持つ毒など)、ストレス、暴飲暴食などのライフスタイルに起因するものがあげられます。
感染性のものとしては、ノロウイルスやロタウイルスなどのウイルスの感染、大腸菌やサルモネラ菌などの細菌の感染するものがあります。
胃腸炎の原因
胃腸炎の原因は大きく細菌性とウイルス性に分けることができます。
細菌性胃腸炎として、生の魚介類を介して感染する腸炎ビブリオ菌や、生卵・生乳・肉などで感染するサルモネラ菌、鶏肉などによるカンピロバクターなどがよく知られています。
一方で、ウイルス性胃腸炎として、ノロウイルスやロタウイルスなどがあります。
その他にも、細菌が出す毒素が原因となることもあり、おにぎりを食べて胃腸炎を起こす場合はこの毒素が原因となります。
胃腸炎の症状
胃腸炎の症状は腹部の痛みや吐き気・嘔吐、下痢などの症状が起こります。
一般にウイルスによるものは吐き気や嘔吐の症状が多く、細菌によるものは腹痛や下痢が多いと言われていますが、病状によって様々です。
症状は比較的短期間で改善し、数日で軽快することが多いです。
胃腸炎の診断
まず問診にて症状を伺い、さらに最近食べたもの、海外渡航歴の有無、周囲に同じような症状の人がいないかなどを伺います。
また状況に応じ便検査を行います。ノロウイルスやロタウイルスの場合は検査キットがあり、迅速な検査を行うことができます(ただ診断が治療につながらないため当院では迅速キットは用意していません)。
感染性腸炎を疑った場合、当院では腹部エコー検査を使用しています。
小腸内に腸液が貯留し拡張している場合、ウィルス性腸炎が疑わしく、大腸に炎症を認めた場合は細菌性腸炎(カンピロバクター、サルモネラ、腸管出血性大腸菌O-157など)を疑います。
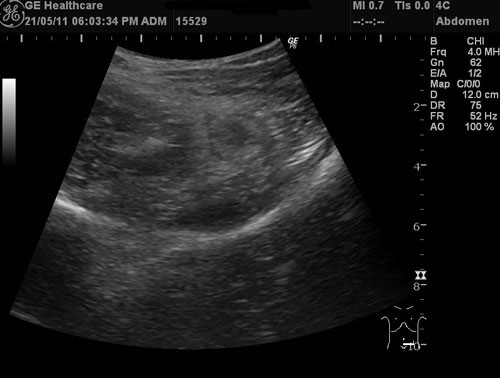
左下腹部に粘膜の著明な腫れを認め、腸炎と診断しました。
胃腸炎の治療
感染性胃腸炎の場合、便や吐物で病原体が排出され、一定時間が経過すると自然治癒することがほとんどです。
ウイルス性の場合は特効薬がないので、対症療法が行われることが多く、腹痛や嘔吐、下痢など症状を和らげるための治療を行います。
また、下痢や嘔吐が原因となり脱水状態となることもあるので、脱水の予防・改善のため飲水励行や点滴加療を行うこともあります。
細菌が原因の場合は、細菌の種類や症状を診つつ、抗生剤を適切に使用していきます。
また寄生虫等が原因であればその除去を図り、薬剤などが原因の非感染性胃腸炎であれば、原因の除去と対症療法を行っていきます。
胃腸炎の予防
飛沫感染や接触感染で広まるため、人が多く集まる場所ではマスクをすること、こまめに手を洗うことが重要です。
ちなみにノロウイルス、ロタウイルス、アデノウイルス等のウイルスは、ノンエンベローブウイルスに分類されるもので、アルコールでは死滅せず、次亜塩素酸ナトリウム等の薬剤を用いないと破壊できません(ちなみに新型コロナウイルスはエンベローブウイルスで、アルコールによって破壊されます。細菌にもアルコール消毒は有効です)。
また食材はできるだけ生ものや生焼けのものは避け、しっかりと火を通したものが望ましいでしょう。
おにぎりなど素手で調理する際には注意が必要です。
ロタウイルスに関してはワクチンによる予防が有効です。
当院では行っておりません。
詳しくは京都市のロタウイルス予防接種についてページをご参照ください。
胃アニサキス症
アニサキス症とは
アニサキスという寄生虫の幼虫がいる魚介類を食べて発症する感染症がアニサキス症で、胃に寄生したものを胃アニサキス症といいます。
他に腸アニサキス症(小腸への感染)、腸管外アニサキス症(消化管から腹腔内に入り込んだもの)があります。
さらにアニサキスアレルギーを発症することもあります。
胃アニサキス症は、お刺身やお寿司など、生で海産魚介類を食する習慣のある日本では、諸外国に比べ、非常に発症例が多くなっています。
感染源となる魚介類は日本近海で獲れるもので160種類を超えると言われており、主なものでサバ、イワシ、ホッケ、イカなどがあげられます。
近年ではサンマも感染の原因になることが多いようです。
胃アニサキス症の症状
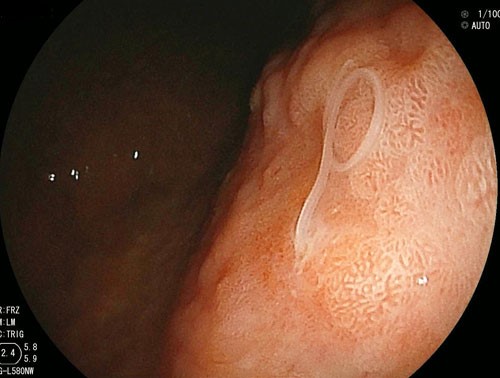
胃アニサキス症は、長さ2cmほどの白い糸くずのような虫体が胃の壁に食いつくことから発症します。
単体のこともあれば、複数の場合もあります。
食いついている部分は赤くなったり、むくんだりします。
症状としては、魚介類の生食後、数時間ほどで激しい上腹部痛があり、むかつきや嘔吐がある場合もあります。
一方、症状がなく、人間ドックなどの胃カメラの検査で虫体が発見される例(緩和型胃アニサキス症)もあります。
胃アニサキス症の診断・治療
上記のような症状が現れた場合、まず問診によって当日または数日以内に魚介類を生食したかどうか確認します(酢ではアニサキスは死なないため、締めサバも原因となる可能性があります)。
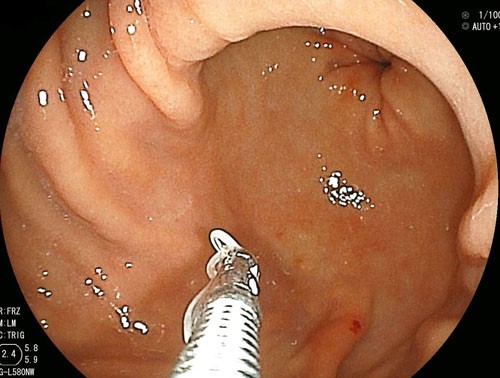
胃アニサキス症の疑いがあるようでしたら、上部消化管内視鏡にて直接観察し、虫体の有無を確認します。
発見した場合は、鉗子でつまんで、ちぎれないように注意しながら、そのまま虫体を駆除します。
この上部消化管内視鏡による駆除が、治療の中心となります。
基本的に入院は必要ありません。
胃アニサキス症は命にかかわるような病気ではありません。
アニサキス自体も長く人体には寄生し続けることができず、5日ほどで便とともに排泄されて、症状もなくなります。
ただ痛みが強いため、速やかに診断し、治療することをお勧めします。
胃アニサキス症の予防
予防としては、なるべく魚介類の生食を避けることです。
加熱すること(60℃以上で1分以上)で確実に予防につながります。
また冷凍処理(-20℃で24時間以上)も有効です。
一度冷凍したものを解凍後に生食することで、予防につながります。
前述のように酢であったり、醤油やワサビではアニサキスは死にません。
膵炎(急性膵炎・慢性膵炎)
膵炎とは、アミラーゼなどの膵臓による消化酵素が膵臓自身を傷つけてしまい炎症を起こす病気で、急性膵炎と慢性膵炎があります。
急性膵炎とは
急性膵炎はアルコールや胆石が原因となり、膵臓に急性の炎症をきたした状態です。
男性の場合は多量のアルコール、女性の場合は胆石が原因として多い傾向にあります。
その他にも、薬剤性や外傷性、医原性などが原因として知られています。
急性膵炎の症状
急性膵炎の最も多い症状は上腹部の痛みですが、ときにその痛みが背部まで広がることもあります。
その他にも発熱や嘔吐などの症状があり、その状態が悪化すると、意識障害やショックといった重篤な状態になることもあります。
急性膵炎の検査と診断
急性膵炎の検査では血液検査にて膵酵素や炎症反応の上昇の有無、CTによる画像診断が有効になります。
急性膵炎では、膵臓の腫れや周囲の炎症を確認することができます。
また腹部エコーによって膵管や膵石の状態を確認することもあります。
急性膵炎の治療
治療としては、軽症であれば、まず膵臓を休ませることが基本となります。
食事により膵臓の消化酵素がより活発になります。
絶飲食をすることで膵臓の負担を減らすことができます。
また、急性膵炎では浸出液が生じるため、血管内の水分が不足します。
それゆえ、急性膵炎では点滴加療が必要となります。
その他の症状に対しては対症療法を行い、もし急性膵炎が重症であれば、集中治療による管理が必要となるため対応可能な施設に搬送することがあります。
慢性膵炎とは
膵臓は、膵液を十二指腸に分泌して食べ物を体内で消化するはたらきと、インスリンなどのホルモンを血液中に分泌して血糖のコントロールをするはたらきを担っている臓器です。
慢性膵炎とは、長期間にわたって膵臓の炎症が持続することによって、この2つのはたらきが衰えていく病気です。
原因として最も多いのは長期間にわたり大量のお酒を飲むことです。
そのほか、胆石やストレスでも発症することが知られており、なかには原因がはっきりしない場合もあります。
また膵石ができることもあります。
膵石があると、さらに膵液の流れが滞るという悪循環が引き起こされます。
慢性膵炎は病気の進行過程によって「代償期」、「移行期」、「非代償期」に分けられます。
- 代償期
- まだ膵臓のはたらきは保たれていて、そのために膵液の分泌に伴い腹痛を繰り返します。
- 移行期
- 膵臓のはたらきが徐々に衰え、腹痛はしだいに軽くなります。
- 非代償期
- 慢性膵炎が進行して膵臓のはたらきがほとんど失われ、腹痛は軽減しますが、食べ物の消化が不十分となり、消化不良や下痢を起こします。
また糖尿病を合併することもあります。
慢性膵炎の症状
40~50歳代で発症することが多く、心窩部から背部が痛い、身体がだるいなどの症状が起きます。
アルコールの摂取や、脂っこいものを食べることで痛みが強くなり、前かがみになると痛みが軽減する傾向にあります。
こういった症状が6カ月以上続く場合は、膵炎を疑ったほうが良いでしょう。
この他、吐き気や嘔吐、食欲不振、お腹の張りを感じることもあります。
慢性膵炎の診断
慢性膵炎でも問診、触診、血液・尿検査、CTやエコーによる画像診断で診断していきます。
慢性膵炎の場合、画像診断により、膵管の拡張や膵石の存在がみられます。
また場合によりEUS(超音波内視鏡)検査やERCP(内視鏡的逆行性胆道膵管造影法)検査といった専門的な検査が必要なこともありこのような場合は基幹病院に紹介させていただきます。
特にEUA検査では早期(軽症)の慢性膵炎の変化が診断できることが注目されています。
慢性膵炎の治療
治療としてはまず禁酒を行います。
さらに食事における脂肪の制限を行っていきます。
さらに痛みがある場合は鎮痛消炎薬を用い、消化不良の症状に対しては消化酵素の補充を行います。
さらに糖尿病の症状を呈している場合はインスリンの投与も行います。
さらにタンパク質分解酵素阻害薬の投与も行います。
膵石が存在する場合は、衝撃波による石の破砕や内視鏡あるいは手術によって石を除去する必要があります。
胆石症・胆のう炎
胆石症・胆のう炎とは
消化を助ける消化液の一つに胆汁があります。
胆汁は食べ物の中の脂物を消化吸収するのに主に働きます。
この胆汁を一時的に貯めておき、消化の状況に応じて十二指腸に胆汁を送る役目を持っているのが胆のうです。
胆のうの動きが悪くなったり胆汁中の組成により胆のうに砂粒のような塊ができるのが胆石症です。
その胆石が胆のうの出口や胆管に詰まると、上腹部の右側に激しい痛みの発作が引き起こされます。
これが胆嚢炎・胆管炎です。
胆石症になりやすいのは、4F、つまり40代(Forty)、女性(Female)、肥満(Fatty)、多産婦(Fecund)と言われていますが、近年では男性でも増加傾向にあり、コレステロール値の高い脂質代謝異常や妊娠、急激なダイエットなどが胆石症の因子になるとも言われています。
日本人の10人に1人に胆石があると言われています。
胆石症・胆のう炎の症状
胆石症は胆のうに石があるだけでは無症状ですが、食事により胆石が移動し胆のうの入り口や胆管に嵌頓してしまうと痛みを伴います。
痛みが起こる場所は右季肋部(腹部の右上のあたり)や心窩部(みぞおちのあたり)で、背中や右肩に痛みが出る場合もあります。
一般的には夕食に脂っこい食事をとったあと夜間にみぞおちの激しい痛みを生じます。
食べ物が消化されて小腸に移動していくのに伴い、胆のうが弛緩して出口にはまっていた胆石が外れるため、明け方くらいに症状が治まることが多いとされています。
その他にも、発熱や黄疸、吐き気や嘔吐などがあります。
また胆汁がスムーズに出なくなり、その結果、消化不良での下痢を引き起こすこともあります。
胆のう結石のため胆汁の流れが滞り、細菌感染による炎症を起こしたものが胆のう炎です。
右季肋部に痛みがあり、発熱があるのが特徴です。
高齢であったり、糖尿病があったりすると、痛みを感じにくくなるので注意が必要です。
また同様に胆管に詰まった胆管結石が胆汁をせき止め、細菌感染を起こしたものが胆管炎です。
腹痛、発熱のほか、黄疸や悪寒、震えなどが出ることがあります。
胆管炎は血液中にも感染か広がる危険性があり、意識障害やショック症状をきたすほど重篤になる場合もありますので、注意が必要です。
胆石症・胆のう炎の診断
診断に際しては問診の他、血液検査、腹部エコー検査やCT検査などの画像診断を行います。
血液検査では胆石症自体では特に変化は見られませんが、胆のう炎や胆管炎を起こした場合、白血球などの炎症を示す数値が上昇します。
基本的に胆石症で痛みなどの症状がない場合は、1年に1回程度、腹部エコー検査などを行い、経過をみることとなります。
ただし、胆石発作や胆のう炎の症状がある場合、胆のう内に結石が充満して胆のうの機能が低下している場合、また胆のうがんの疑いがある場合は治療を検討します。
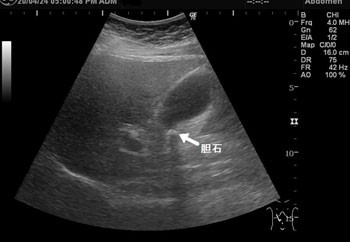
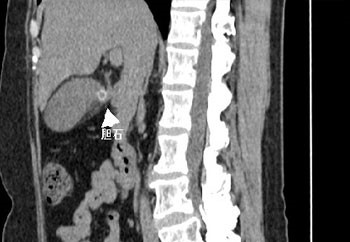
胆石症・胆のう炎の治療
痛みなどの明らかな症状がないものは治療を行わずに定期的に経過を観察します。
しかしお腹の痛みなどの症状がある場合には手術による治療が原則です。
この場合基本的には胆のうを取ってしまうことになります。
胆石の種類によっては薬で胆石を溶かす治療も行います。
適応は石灰化のない15mm以下のコレステロール胆石の場合で、1年間内服を続けると約30%程度溶解に成功します。
胆石症・胆のう炎の予防
胆石症は生活習慣と密接に関係しています。
予防としては規則正しい食生活を心がけ、急激なダイエットなどは注意する必要があります。
水溶性の食物繊維はコレステロールの吸収を抑えたり、コレステロールを含んだ胆汁を排出する働きがあるので、胆石症の予防には有効です。
またアルコールやコーヒーは適度にとれば胆石形成を抑制する働きがあると言われていますが、とりすぎは肥満や胃酸分泌の促進につながり逆効果ですので注意しましょう。
虫垂炎
虫垂炎とは
虫垂炎は盲腸炎と呼ばれることもありますが、盲腸は小腸と大腸のつなぎ目の下の部分を指し、虫垂は盲腸の下から管のように出ている部分で、それぞれ別のものです。
発症当初は上腹部などの腹痛として感じられますが、時間が経つにつれ、右下腹部の痛みとなっていくのが特徴的で、痛い場所を圧迫すると、さらに痛みが強まります。
吐き気などがある場合もあります。
虫垂炎の原因
この虫垂が何らかの理由で炎症を起こすことで虫垂炎を発症します。
虫垂は一方は盲腸に開いていますが、もう一方は閉じた行き止まりとなっています。
この部分がウイルスや細菌感染、疲労やストレスなどが原因となり炎症を起こすと言われていますが、近年では、最大の原因は硬い便の小片である糞石などにより、虫垂が閉塞することではないかと言われています。
虫垂が詰まると虫垂内の圧力が高まり、血流に障害が起こり、粘膜に十分な血液がいかなくなったり、血の塊が形成されたりします。
そこに細菌感染を合併することで、炎症が進行し、虫垂炎が発症すると考えられるようになりました。
虫垂炎の症状
虫垂炎の症状は、時間経過とともに変化するのが特徴です。
当初は食欲不振やむかつき、心窩部や臍部の不快感などがあります。
炎症が進行すると、心窩部や臍部から右下腹部へと痛みが移動するようになり、炎症が腹膜に至ると高熱が出たり、歩くのも困難なほどの痛みが出るようになります。
一方、こうした特徴的な症状が出ない患者様も一定数います。
虫垂炎の診断
虫垂炎が疑われる場合は、腹部エコー検査、腹部CT検査などの画像診断により、診断を確定させます。
この際、似た症状である大腸憩室炎や、婦人科の病気である卵管炎や子宮内膜症などと見極めていくことが重要になります。
また炎症の状態を確認するため血液検査で血液中の白血球数を調べます。
なお、小児の場合は特に初期の特徴的な症状が現れないことが多く、腹痛や発熱がある場合は、血液検査や画像診断を積極的に行い、早めに虫垂炎かどうか確認することが重要となっています。
虫垂炎の治療
虫垂炎の治療には、大きく二つあります。
一つは抗生剤により炎症を抑える保存療法で、いわゆる「薬で散らす」というものです。
もう一つは虫垂を切除する手術療法です。
多くの場合で保存療法が可能であることがわかっています。
炎症がひどかったり、腹膜炎が起きている場合は手術が必要となります。
手術が必要であると考えた場合には連携病院に紹介いたします。
腸閉塞症(イレウス)
腸閉塞とは
腸閉塞とはイレウスとも呼ばれ、何らかの原因で胃から十二指腸、小腸、大腸とつながる腸管の内容物が流れなくなり、閉塞を起こしてしまう病気です。
腸閉塞の原因
原因は機械的腸閉塞と機能的腸閉塞に分類されています。
機械的腸閉塞は腸管がすぼまって狭くなってしまったり、折れ曲がってしまったりすることで、内容物が流れなくなってしまう状態をいいます。
一方、機能的腸閉塞は、麻痺や痙攣によって、腸管の機能が阻害されてスムーズに動かなくなり、内容物が流れなくなる状態のことです。
機械的腸閉塞の原因として最も多いのは、腹部の手術が原因となって生じる癒着性のものです。
おなかの手術をした後に、腸が他の臓器や腹部の内側の壁に張り付いてしまうことで、腸閉塞を起こします。
他の原因としては腸管の炎症や大腸がんなどの腫瘍、異物の誤飲、こんにゃくなど消化の悪いものを大量に食べる、珍しい原因として胆石がつまる、などがあげられます。
機械的腸閉塞では、単純性(閉塞性)のものと複雑性(絞扼性)のものがあり、それぞれで症状や経過が異なります。
単純性のものは間欠的に腹部全体が痛みます。
複雑性のものは痛む場所がはっきりしていて、持続的な痛みがあります。
腸ねん転や腸重積といった病気によって併発することがあり、血流も途絶えて腸が腐り、穴が開いて内容物が漏れて腹膜炎になる危険性があります。
この場合、緊急手術が必要になります。
機能的腸閉塞は腸管蠕動運動の障害で起こります。
麻痺性と痙攣性があり、その多くは麻痺性です。
やはり腹部の手術後であったり、腹部に炎症があったりする場合に、腸管がむくんだり、腸管の動きが悪くなることで発症します。
痙攣性のものは、腹部打撲や鉛中毒、ヒステリーなどで発症すると言われています。
腸閉塞の症状
次第に強くなる腹痛、吐き気、嘔吐、お腹の張りなどがあげられます。
また吃逆(しゃっくり)がよく起こるのも腸閉塞の特徴です。
さらに排便・排ガスの停止が起こります。
腸閉塞が改善すると再び現れるので、目安となります。
ただし初期においては排便・排ガスの停止がないこともあるので注意が必要です。
さらに腸閉塞で気を付けなければいけないのは脱水です。
一つには腸からの水分の吸収が低下することから起こります。
もう一つは嘔吐により水分が失われることによります。
脱水が起こると頭痛やめまいが起き、重度になると血圧低下や臓器障害が起こるので、腸閉塞と診断されたら脱水の予防として点滴を行うことが重要になります。
腸閉塞の診断
腸閉塞の診断ではまず問診を行います。
特に重要なのは腹部の手術をしたことがあるか、今までに腸閉塞になったことがあるかということです。
さらに便秘や放屁の有無や、嘔吐の状況などを伺います。
腸閉塞の場合、嘔吐後に症状が軽快する場合があります。
絞扼性腸閉塞の場合は、軽く押しただけで強い痛みが感じられたり、発熱する場合があるので慎重に観察します。
さらに腹部のエックス線やエコー、CT検査などの画像診断を行い、腸管の拡張、ガスや内容物の状況を確認し、腸閉塞かどうか、さらには手術の必要性について診断していきます。
さらに血液検査で脱水症状の有無なども調べます。
腸閉塞の治療
腸閉塞の治療には保存的治療と手術による治療があります。
保存的治療では、一時的に絶食し、腸管を休め、脱水や塩分・カリウム・カルシウムなどの電解質異常を改善するため、輸液を十分に行います。
癒着性のものの場合は、腸内の圧を下げるため、鼻からイレウス管と呼ばれる長いチューブを胃や小腸まで入れることもあります。
減圧することで、折れ曲がりやねじれが直線化することが期待されます。
また肛門側から内視鏡などにより病変までの内圧を上げることが有効な場合もあります。
手術による治療では、癒着性の場合は癒着を剥離していきます。
炎症や狭窄が強くなっているような場合では、腸管の一部切除が必要になる場合があります。
また、絞扼性の場合は手術治療が第一の選択肢であり、腸管のねじれの改善や、腸管を絞めてしまっている部分を切除したり、血流障害によって壊死してしまっている場合にはその切除も行い、残った腸をつなぐ、吻合手術も行います。
腸閉塞は進行してしまうと非常に危険な病気です。
当院では問診や画像診断等で迅速かつ丁寧な診断を行い、手術が必要と判断した場合には連携している医療機関に紹介いたします。
早めにご受診ください。
過敏性腸症候群
コラム
ピロリ菌と逆流性食道炎の関係
ピロリ菌を除菌した方の中で、約10%の方に逆流性食道炎の症状がみられることがあります。
これは一時的なことが多いですが、除菌したことにより胃酸の分泌が増加することで生じる症状です。
ほとんどの方が一時的に起こる症状ではありますが、症状が続く場合は我慢せずにご相談下さい。
バレット食道
胃カメラを受けバレット食道と診断された人も少なからずいらっしゃると思います。
あまり聞きなれない病名で、調べると食道がんと関連の記載があり、心配になられる方もいらっしゃると思います。
ここではバレット食道につき解説いたします。
バレット食道とは、食道下部の粘膜が胃から連続して円柱上皮に置き換わった状態です。
このバレット食道の形成には、胃食道酸逆流、食道への胆汁酸の逆流、逆流性食道炎に伴う粘膜損傷の存在などが関与していると考えられています。
全周性に3cm以上認められるものをLong segment Barrett esophagus(LSBE),それ以下ものは,short segment Barrett esophagus(SSBE)と定義されています。
現在、バレット食道のうち発癌リスクが明らかになっているのは、腸上皮化生をもつ長さ3cm以上のLSBEのみであり、年間の発癌リスクは0.4%と報告されています。
またSSBEとLSBEでは、有意にLSBEのリスクが高かったと報告されています。
日本人にはSSBEが多く、発がんリスクはそれほど高くないものと予想されます。
ただし、バレット食道そのものに対する治療は現時点では有効なものがなく、バレット食道からの発がんを抑制する有効な方法も現時点ではありません。
このため現時点ではバレット食道を指摘された方は、胃カメラを定期的に行い、食道がんの早期発見を目指すことになります。
