機能性ディスペプシア
機能性ディスペプシアとは
機能性ディスペプシアは、胃の痛みや膨満感などの不快な症状があるにもかかわらず、内視鏡や腹部エコー・CTなどでは異常が見られない状態をいいます。
胃の症状で来院される患者様の半数以上の原因が機能性ディスペプシアであると言われています。
機能性ディスペプシアの症状
- 胃の辺りが痛い
- 食後に胃がもたれる
- あまり食べていないのに満腹感がある
- 食事の量が減った
- みぞおちに焼ける感覚がある
- むかむかする
など
機能性ディスペプシアの原因
原因に関しては、食べ物、お酒、タバコなどの嗜好品や体の疲れ、ストレスなどによる胃の運動異常や胃酸への知覚過敏などが一因であると考えられています。
もっとも、なぜ発症するのかについては、いまだに明確とはなっていない面もあります。
機能性ディスペプシアの検査・診断
胃カメラや腹部エコー・CTなどで胃潰瘍や膵炎、胆石症などの器質的疾患がないかを調べます。
またH.ピロリ菌感染により症状が出現することもあり、胃カメラで胃炎の所見がないかどうかも調べる必要があります。
それでも症状が軽減・消失しない場合は「機能性ディスペプシア」として内服加療を行います。
機能性ディスペプシアの治療
生活習慣の改善
今を生きている僕たちにとって難しいことだとは思いますが、規則正しく食事をとり十分に睡眠をとってください。
ゆっくり生活いただき、ストレスから解放されることが大切です。
適度な運動も心掛けてください。
食事療法
毎日規則正しく食べてください。
またゆっくり、食べ過ぎないようにしてください。
胃に負担のかかる油っこいものや香辛料の多い食べ物・アルコールはなるべく避けましょう。
煮る・ゆでる・蒸すなどの調理方法が望ましいようです。
薬物療法
胃は食事をとると胃壁の緊張が緩んで広がることでより多くの食べ物を溜め、その後に食物を十二指腸へ送り出します。
この一連の動きがうまくいかないと、お腹が張った感じ(膨満感)や痛みなどの症状が起こります。
それを改善するのが、消化管運動機能改善薬です。
また、胃酸が分泌されることで痛みが起きたり、十二指腸にたくさんの胃酸が流れ込むことで吐き気が起こったりします。
この胃酸の分泌を抑えるのが酸分泌抑制薬です。
場合により漢方薬を使用することもあります。
またストレスから症状が出ている場合には、一部の抗不安薬や抗うつ薬を使用することもあります。
消化性潰瘍(胃潰瘍)
胃・十二指腸潰瘍とは
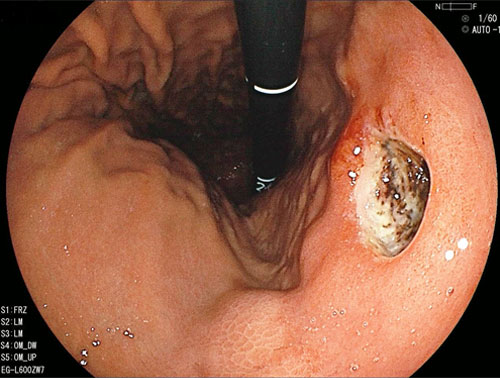
お腹の病気としてよく耳にする胃潰瘍、十二指腸潰瘍は、併せて消化性潰瘍と呼ばれます。
様々な原因により、胃や十二指腸の組織が潰瘍になった状態です。
この胃・十二指腸潰瘍は年齢によって発症率に差があり、若い人は十二指腸潰瘍を発症することが多く、中年以降は胃潰瘍を発症することが多くなります。
胃・十二指腸潰瘍の原因
原因としては、その7~9割にヘリコバクター・ピロリ菌が関係していると言われています。
以前日本人の8割が感染しているとされてきましたが、現在は5割ほどに減少したとみられています。
このピロリ菌は胃酸のような強い酸性の中で生き延びるため、胃の中でアンモニアを作り出し、周辺の酸を中和する機能を持っています。
その影響により、防御因子である粘膜の粘液が減り、潰瘍を発症させる要因になります。
またピロリ菌自体も胃粘膜のたんぱく質を傷つける毒素を出しており、さらにそれを防御するために白血球が集まってきて、胃の粘膜を傷つけるということも引き起こされてしまいます。
一方、現在では衛生環境の改善とピロリ除菌の治療の普及のため、ピロリ菌を原因とする潰瘍の頻度は減少してきています。
また、ピロリ菌以外に多い原因として、非ステロイド性消炎鎮痛薬(NSAIDs)の内服薬や坐薬があります。
商品名としてはロキソニン、アスピリン、バファリン、ボルタレンなどがあげられます。
非ステロイド系消炎鎮痛剤はプロスタグランジンという胃粘膜の防御因子の産生を抑制します。
この非ステロイド系消炎鎮痛剤を長期間内服していると、胃粘膜の防御能が下がり、胃・十二指腸潰瘍になってしまいます。
原因の大半がヘリコバクター・ピロリ菌とされています。
胃・十二指腸潰瘍の症状
胃潰瘍の自覚症状で最も多いのが、みぞおちの痛みです。
この痛みは食事中から食後に起こることが多いとされています。
一方、十二指腸潰瘍の場合は、空腹時に心窩部痛を訴えることが多いとされています。
その他、胃もたれ、胸焼け、吐き気、嘔吐、食欲不振などを訴えることもあります。
特に強い自覚症状を認めない患者様もいます。
潰瘍が進行すると、その潰瘍部分から出血潰瘍から出血したり、穴が開いたり(穿孔)することがあります。
特に出血はタール便という黒い便が出るのが特徴的です。
消化性潰瘍の検査と診断
上述の症状があれば消化性潰瘍を疑い、上部消化管内視鏡検査(胃カメラ)を行います。
また、鑑別疾患を除外する目的で、採血や腹部CT、腹部超音波検査などを行う場合もあります。
上部消化管内視鏡検査(胃カメラ)では、胃潰瘍の状態や出血の有無などを観察します。
また、潰瘍部位から出血していればその場で止血したり、悪性疾患などが疑われる場合に組織を取って調べたりすることもあります。
当院では鎮静剤を使用しての胃カメラを行っており楽な検査を目指しています。
消化性潰瘍の治療
胃酸による粘膜組織障害を抑えるため、胃酸分泌を抑制する薬を内服します。
具体的には、プロトンポンプ阻害薬を用いることが多くなっています。
この他にも胃粘膜の防御因子を増強したり、胃の運動を活性化したりする薬を用いることもあります。
非ステロイド系消炎鎮痛剤が原因の時は内服薬の変更や中止を行います。
またピロリ菌感染がある場合にはピロリ菌除菌をお勧めします。
この菌に感染していると、繰り返し潰瘍が再発することが知られていますし、慢性胃炎や胃がんの原因になることもわかっています。
ヘリコバクター・ピロリ菌の除菌の方法としては3種類の内服薬を用います。
ひとつはプロトンポンプ阻害薬、そして「アモキシシリン」「クラリスロマイシン」のふたつの抗生物質です。
これらを1日2回、7日間連続して服用します。
これで約80-90%の方が除菌に成功しますが、不成功となった場合は二次除菌、三次除菌を行っていきます(二次除菌までが保険適用で、三次除菌以降は保険適用外となります)。
胃がん
胃がんの原因の多くはH・ピロリ菌によるものであり、これを除菌することにより胃がんの予防につながります。
今までに胃カメラをされたことがない方は、是非一度胃カメラを受けていただきピロリ菌が自分の胃にいてるかどうかを見てもらってください。
ただ、ピロリ菌除菌によりがんがゼロになるわけではありません。
胃がんはがん細胞が多く集まってやっと発見されます。
がんは1個の細胞が細胞分裂を繰り返すことにより大きくなっていきます。
除菌時にはまだわからないほど、小さな胃がんができていることがあり、これが時間がたってから発見されることがあるためです。
このため、早期発見のためには除菌された方も定期的に胃カメラを受けていただく必要があります。
胃がんに際しては、H・ピロリ菌を除去し、発がん確率を下げ、精度の高い胃カメラで早期に発見し、QOLを下げないよう胃カメラで治療していただくことが肝要であると思っています。
胃がんとは
胃の粘膜の細胞(胃の壁の最も内側の細胞です。胃カメラで見ているところになります。)が、何らかの原因でがん細胞に変化する疾患です。
がんが大きくなるにつれだんだん深く、胃の壁を越え近くの臓器に広がったり(浸潤)、お腹の中にがん細胞がまき散らされるように広がることもあります(腹膜播種)。
また血流やリンパに乗って遠くに転移をするようになります。
以前から日本人には非常に多く見られるがんとされており、初期の治療成績が格段に向上した現在でも死亡率は男性で2位、女性で4位となっています。
胃がんの症状
代表的な症状は、みぞおちの痛み・不快感・違和感、胸やけ、吐き気、食欲不振などです。
胃がんから出血することによって起こる貧血や黒い便が発見のきっかけになる場合もあります。
食事がつかえる、体重が減る、といった症状がある場合は、進行胃がんの可能性もあります。
ただ早期がんの場合は、自覚症状がほとんどありません。
また、かなり進行しても症状がないこともあります。
些細な症状であっても放置せず、当院にご相談ください。
胃がんの原因
胃がんの原因の多くが、H・ピロリ菌感染によるものとされています。
H・ピロリ菌感染のない胃がんは1%以下とも報告されています。
ピロリ菌に感染されている方の場合、慢性萎縮性胃炎が続きがんにつながります。
食事も原因となるので、野菜をしっかり摂取してバランスのとれた食生活を心がけます。
塩分の摂り過ぎにも十分注意してください。
喫煙される方もリスクが高まるので、すぐに禁煙するようにしましょう。
ストレス過多も問題となるので、適度にストレス解消することが大切です。
胃がんの検査・診断
当院では、FUJIFILMの最新鋭の内視鏡システムにupdateし、検査を行っております。胃カメラで病変の有無や場所を調べ、がんが疑われるところがあると、その部分をつまんで取り(生検)、病理検査で胃がんかどうかを確定します。
胃がんと診断された場合、治療の方針を決めるために胃がんがどれぐらい進んでいるかの検査を行います。
CT検査、MRI検査、PET検査などを利用しがんの深さや離れた臓器やリンパ節などへの転移を調べて胃がんの進行度を診断します。
また、腹膜播種の可能性が強く疑われる場合には審査腹腔鏡が行われることがあります。
胃がんの治療
以前は外科的手術が一般的でしたが、現在は早期発見すれば胃カメラで局所を切除することにより根治できる症例も増えています。
但し、早期胃がんであっても外科的手術を採用するケースもあります。
また外科的手術も腹腔鏡下による手術が増えており、大きな傷での治療も少なくなっています。
抗がん剤による治療を併用することもあります。
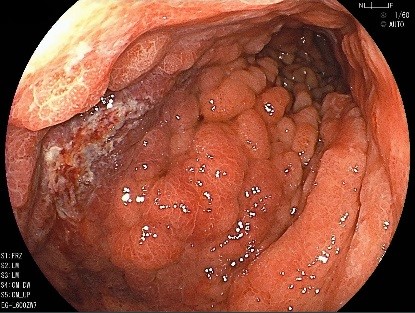
画面の左側に比較的進行した胃癌を認めます。
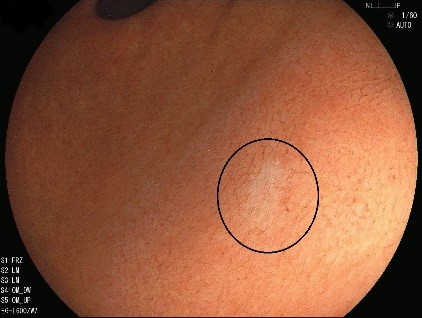
ピロリ菌陰性ですが、胃がんになることもあります。
黒丸内の褪色調変化に早期の胃癌を認めます。
ピロリ菌
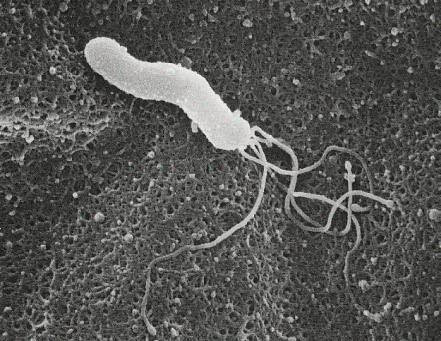
ピロリ菌の正式名称は「ヘリコバクター・ピロリ」と言います。
らせん状を意味する「ヘリコ」、バクテリアを意味する「バクター」、胃の出口で十二指腸へとつながる部分を意味する「ピロルス」というラテン語から命名されました。
この菌の最も大きな特徴はpHが極めて低い胃の内部でも生き延びることが出来るという点です。
大きさは約3マイクロメートルで、4~7本の鞭毛を持ち、この鞭毛を高速で回し、その回転力で胃の中をドリルのように進みます。
そして、胃の中にある尿素をアンモニアと二酸化炭素に分解し、アンモニアで酸を中和することにより、自身の周囲の酸をやわらげ生きています。
ピロリ菌の症状
ピロリ菌に感染していても、殆どの方は目立った症状が現われません。
早期の胃がんでも自覚症状があまり見られません。
しかし、胃もたれ、胃部の不快感が生じた場合、ピロリ菌感染の可能性があります。
ピロリ菌の原因
昔は井戸水などに多く存在していたようです。
上下水道などが整備された現在の日本では、ピロリ菌に感染するリスクは少ないと言われています。
幼少期にピロリ菌の保菌者からの口移しなどで感染しているケースが多いと言われています。
ピロリ菌の検査・診断
胃内視鏡を用いた検査
胃の組織が必要です。
その組織にピロリ菌がいないと診断ができず、胃全体を表しているわけではありません。
- 培養法
- 採取した胃粘膜をすり潰し、5~7日間かけて培養して調べる方法です。
- 迅速ウレアーゼ法
- ピロリ菌に存在するウレアーゼという酵素が生成するアンモニアの有無から判定する方法です。
- 組織鏡検法
- 胃粘膜の組織をヘマトキシリン・エオジン染色やギムザ染色し、顕微鏡でピロリ菌の有無を観察する方法です。
内視鏡を用いない検査
血液による検査方法では、ピロリ菌そのものを見ているのではなくピロリ菌に対する抗体を調べています。
除菌後もピロリ菌抗体はしばらく細々と作られるので、陰性にはならず除菌後の判定には使用しません。
また尿素呼気試験や便中抗原検査はPPIやムコスタ(レバミピド)などの薬を内服していると偽陰性になるため、休薬してからの検査が必要です。
- 尿素呼気試験
- 呼気に含まれる二酸化炭素の量を測定することにより、ピロリ菌が存在するか否かを測定するものです。
- 便中抗原測定
- 便を採取し、抗体の原因成分であるピロリ菌の有無を調べる方法です。
- 尿中抗体測定
- 尿検査によって、尿に含まれるピロリ菌の抗体の有無を診断する方法です。
- 血液検査
- 血液を採取し、ピロリ菌を排除するために生成された抗体の有無を調べる方法です。
ピロリ菌の治療
除菌には、胃酸の分泌を抑える薬と抗生物質を1週間ほど服用します。
当院では服用終了から約2ヶ月後以降に除菌療法の効果の判定を行います。
1ヶ月程度ですと検査結果が偽陰性になることがあるためです。
また、最初の除菌療法(1次除菌)でうまくいかなかった場合は、違う薬を使って再度、除菌療法を行います(2次除菌)。
1次・2次除菌でほとんどが除菌できますが、それでも除菌できない場合は定期的な内視鏡をしっかり行っていく、または自費になりますが、3次除菌を行います。
当院では3次除菌やペニシリンアレルギーに対する除菌も行っておりますので、ご相談ください。
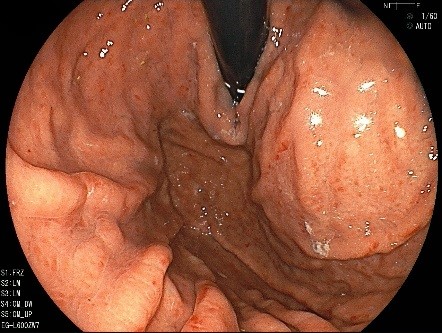
ピロリ感染胃炎です。点状の発赤を認めます。
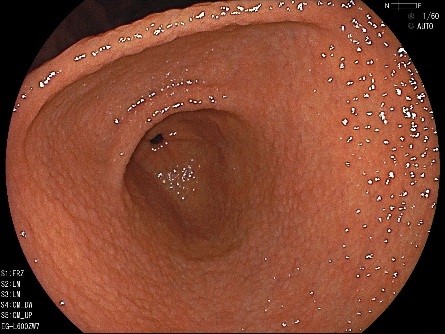
胃の前庭部にざらざらとした凹凸が目立ちます。
鳥肌胃炎といい、ピロリ感染された若い女性に多く、がんの合併が多いと報告されています。
